Obietnice sztucznej inteligencji w medycynie.
Prof. dr hab. med. Andrzej Grzybowski
Kierownik Katedry Okulistyki, Uniwersytet Warmińsko-Mazurski, Olsztyn
Kierownik Instytutu Okulistycznych Badań Naukowych, Fundacja Okulistyka 21, Poznań
Termin „sztuczna inteligencja” (AI) został ukuty 31 sierpnia 1955 roku, kiedy John McCarthy, Marvin L. Minsky, Nathaniel Rochester i Claude E. Shannon przedstawili „Propozycję letniego projektu badawczego Dartmouth dotyczącego sztucznej inteligencji” [1, 2]. [1, 2]. Jednak to Alan Turing podczas publicznego wykładu w Londynie w 1947 roku wspomniał o inteligencji komputerowej, a w 1948 roku przedstawił wiele głównych koncepcji sztucznej inteligencji w raporcie zatytułowanym „Intelligent Machinery” [3]. [3]. Co więcej, Turing zaproponował w 1950 roku test, pierwotnie nazywany grą imitacyjną, a później znany jako test Turinga, jako sposób na potwierdzenie, że inteligentne zachowanie maszyny jest równoważne zachowaniu człowieka. Osoba oceniająca jest proszona o określenie charakteru partnera (człowieka lub maszyny) na podstawie rozmowy tekstowej [1-3]. Po dziesięcioleciach powolnego postępu od czasu zaproponowania testu Turinga, sztuczna inteligencja w końcu rozkwitła. Dostępnych jest wiele nowych technologii i aplikacji, a obietnica zastosowania sztucznej inteligencji w opiece zdrowotnej budzi wielki entuzjazm. Ma ona potencjał do poprawy wyników leczenia pacjentów i lekarzy, obniżenia kosztów poprzez zapobieganie błędom i niepotrzebnym procedurom oraz zapewnienia poprawy zdrowia całej populacji. Wkroczyliśmy w czwarty etap rewolucji przemysłowej, która rozpoczęła się w XVIII wieku, a jej cechą charakterystyczną może być wykorzystanie technologii sztucznej inteligencji (rys. 1.1). Wyniki corocznego konkursu znanego jako ImageNet Large Scale Visual Recognition Challenge (ILSVRC) zapewniają interesujący wgląd w najnowsze osiągnięcia technologii AI (rys. 1.2). W latach 2010-2016 nastąpił stały spadek poziomów błędów prezentowanych algorytmów, a w 2017 r. 29 z 38 konkurujących zespołów miało poziomy błędów niższe niż 5% (uważane za próg ludzki). Tak więc w ciągu 10 lat algorytmy AI przekroczyły ludzką wydajność w rozpoznawaniu obrazów.
Rys. 1.1 Cztery główne etapy rewolucji przemysłowej, która rozpoczęła się w XVIII wieku
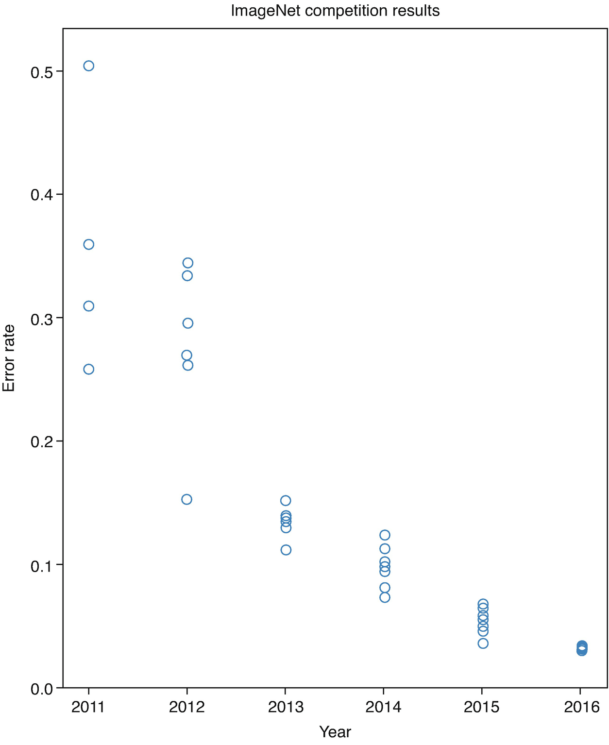
Rys. 1.2 Historia współczynnika błędów w sieci ImageNet
Istnieje wiele obiecujących zastosowań sztucznej inteligencji w opiece zdrowotnej, ukierunkowanych na różne cele i przyjmujących wiele różnych podejść (Tabela 1.1). Przykładowo, błędne diagnozy stanowią ogromny, choć słabo rozpoznany, problem medyczny. W badaniu opublikowanym w 2014 r. oszacowano, że błędy diagnostyczne dotykają co najmniej 5% dorosłych Amerykanów (12 milionów osób) rocznie [4]. Niedawno przeprowadzony przegląd systematyczny i metaanaliza wykazały, że odsetek błędów diagnostycznych powodujących zdarzenia niepożądane wśród hospitalizowanych pacjentów wynosił 0,7% [5]. Co więcej, błędy diagnostyczne są najważniejszą przyczyną sporów sądowych o błędy w sztuce lekarskiej w Stanach Zjednoczonych, stanowiąc 31% pozwów o błędy w sztuce lekarskiej w 2017 roku [2]. Stworzenie programów AI do identyfikacji i analizy błędów diagnostycznych może być ważnym krokiem w rozwiązaniu tego problemu [6].
Tabela 1.1 Niektóre ambitne oczekiwania dotyczące sztucznej inteligencji w opiece zdrowotnej. Zaadaptowano z Topol E. Deep Medicine: How Artificial Intelligence Can Make Healthcare Human Again. Basic Books, Nowy Jork 2019
- przewyższają lekarzy,
- pomoc w diagnozowaniu tego, co jest obecnie niemożliwe do zdiagnozowania,
- pomagają leczyć to, co jest obecnie nieuleczalne,
- rozpoznawać na obrazach to, co obecnie jest nierozpoznawalne,
- przewidywać nieprzewidywalne,
- klasyfikować to, czego nie da się sklasyfikować,
- zmniejszyć nieefektywność przepływu pracy,
- zmniejszyć liczbę przyjęć do szpitala i ponownych hospitalizacji,
- zwiększyć przestrzeganie zaleceń lekarskich
- zmniejszenie szkód wyrządzonych pacjentom
- zmniejszenie lub wyeliminowanie błędnej diagnozy
Eric Topol zaproponował, że sztuczna inteligencja może pomóc w przejściu do „głębokiej medycyny”, pozwalając lekarzom poświęcić więcej czasu na kluczowe relacje z pacjentami – aspekt medycyny, którego nie można zastąpić żadną technologią AI [2]. Interesujące jest również rozważenie, czy sztuczna inteligencja może wzbogacić relację lekarz-pacjent, umożliwiając przejście od obecnej „płytkiej medycyny” do „medycyny głębokiej”, opartej na głębokiej empatii i więzi [2]. Sukces w budowaniu takich relacji jest w dużej mierze związany z ilością czasu, jaki lekarze mogą poświęcić pacjentom i zakresem osobistego kontaktu, jaki mają ze swoimi pacjentami. Średni czas wizyty w klinice w Stanach Zjednoczonych dla stałego pacjenta wynosi 7 minut, a dla nowego pacjenta 12 minut. W wielu krajach azjatyckich wizyty w klinice trwają zaledwie 2 minuty na pacjenta [2]. Sytuację pogarsza fakt, że część tego czasu musi zostać poświęcona na wypełnienie elektronicznej dokumentacji medycznej, co dodatkowo ogranicza kontakt osobisty. Badanie opublikowane w 2017 r., w którym poproszono pacjentów o opisanie, jak postrzegają swojego lekarza, wykazało, że najczęstszymi negatywnymi odpowiedziami były „pośpiech”, „zajęty” i „pośpiech” [7]. Reakcje te są przejawami „płytkiej medycyny”. Jednym z argumentów przemawiających za wykorzystaniem sztucznej inteligencji w medycynie jest fakt, że ludzkie zdolności poznawcze do skutecznego zarządzania informacjami są często przekraczane przez ilość generowanych danych. Każdego roku świat produkuje zettabajty danych (mniej więcej tyle, by zapełnić bilion smartfonów) [2]. Co więcej, w przeciwieństwie do ludzi, którzy mają złe dni i emocje, i którzy są zmęczeni, co powoduje spadek wydajności i dokładności, sztuczna inteligencja działa 24 godziny na dobę, 7 dni w tygodniu, bez wakacji i skarg [2]. Technologie oparte na sztucznej inteligencji wykorzystujące podejście głębokiego uczenia (DL) okazały się skuteczne we wspieraniu decyzji w wielu specjalnościach medycznych, w tym radiologii, kardiologii, onkologii, dermatologii, okulistyce i innych. Wykazano na przykład, że algorytmy AI/DL (w dalszej części tekstu określane również jako modele AI/DL) skracają czas oczekiwania, poprawiają przestrzeganie zaleceń lekarskich, dostosowują dawki insuliny i pomagają interpretować obrazy rezonansu magnetycznego. Liczba artykułów dotyczących sztucznej inteligencji w naukach przyrodniczych wymienionych w PubMed wzrosła z 596 w 2010 r. do 12 422 w 2019 r. [8]. Liczba artykułów na temat wykorzystania sztucznej inteligencji w dziedzinie okulistyki również dramatycznie wzrosła (rys. 1.3 i 1.4).

